Витамин D: лето не исключает дефицита
Их авторы относят витамин D к ключевым предикторам, определяющим здоровье человека. С его недостатком, по их данным, тесно ассоциировано множество патологических процессов и тяжелых медико-социальных заболеваний. Помимо его «классических» эффектов (костных) исследования последних лет демонстрируют целый ряд других, внекостных, ассоциированных с увеличением риска развития и тяжелого течения ряда онкологических, эндокринных, аутоиммунных, неврологических, сердечно-сосудистых и инфекционных заболеваний.2-6
Дефицит как диагноз
Дефицит и недостаточность витамина D эксперты признают самостоятельным алиментарно-зависимым заболеванием.7 В Международной классификации болезней 10-го пересмотра оно входит в класс IV «Эндокринные заболевания, болезни питания и метаболические заболевания», код Е55 (в МКБ-11 — код 5В57).
Отечественные специалисты определяют это заболевание как состояние, характеризующееся снижением концентрации 25(ОН)D в сыворотке крови ниже оптимальных значений, которое может потенциально приводить к снижению всасывания кальция в кишечнике, развитию вторичного гиперпаратиреоза и повышению риска переломов.8,9
А диагностируют его путем определения метаболитов витамина D в сыворотке крови. Наиболее информативный показатель — концентрация кальцидиола (25(ОН)D) в сыворотке и плазме (табл. 1).
|
Классификация |
Уровни 25(OH)D в крови, нг/мл (нмоль/л) |
|
Выраженный дефицит витамина D |
< 10 нг/мл (< 25 нмоль/л) |
|
Дефицит витамина D |
< 20 нг/мл (< 50 нмоль/л) |
|
Недостаточность витамина D |
≥ 20 и <30 нг/мл (≥ 50 и < 75 нмоль/л) |
|
Целевые уровни витамина D |
30-60 нг/мл (75-150 нмоль/л) |
|
Адекватные уровни витамина D |
30-100 нг/мл (75-250 нмоль/л) |
|
Уровни с возможным проявлением токсичности витамина D |
> 100 нг/мл (> 250 нмоль/л) |
Таблица 1. Интерпретация концентраций 25(OH)D, принимаемая Российской ассоциацией эндокринологов8,9
Тотальная дефицитность
Особую остроту проблеме дефицита/недостаточности витамина D придает не только его роль в нормальном функционировании организма, но и его высокая распространенность. По разным данным, вне зависимости от времени года от 50 до 92% взрослого населения России имеют низкие уровни 25(OH)D в сыворотке крови.10-14
Так, недавно появилось очень интересное исследование, охватившее добробольцев из 996 субъектов в 10 регионах страны — от 45° до 70° северной широты.12 Весной и осенью 2020 года у них мониторировались уровни 25(ОН)D в сыворотке крови. Исследование показало: уровень < 20 нг/мл зарегистрирован у 39,3%, интервал 25(OH)D ≥ 20 и < 30 нг/мл выявлен у 32,8% добровольцев. В целом 72,1% обследованных имели статус дефицита и недостаточности витамина D, а адекватный уровень диагностирован у менее трети обследованных — у 27,8% (рис. 1).
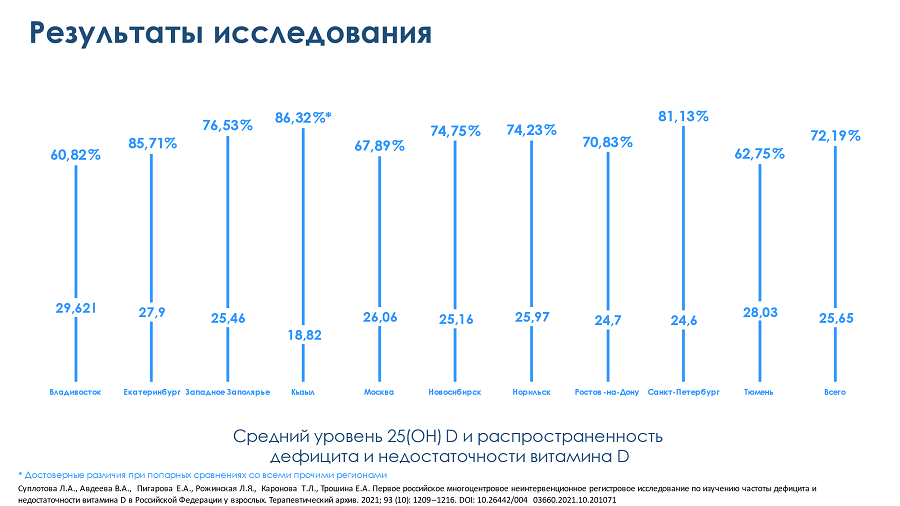
Рисунок 1. Средний уровень витамина D и распространенность его дефицита/недостаточности по регионам страны12
Сравнивая данные весеннего и осеннего периодов, специалисты выявили различия: недостаточность или дефицит витамина D наблюдался у 84,2% участников исследования весной и 62,4% — осенью (рис. 2). Однако 62,4% — чрезвычайно высокая цифра, учитывая, что основным естественным источником витамина D является его синтез в коже под действием УФ-лучей, а в летний период, что предшествовал осени, степень инсоляции более чем достаточная.
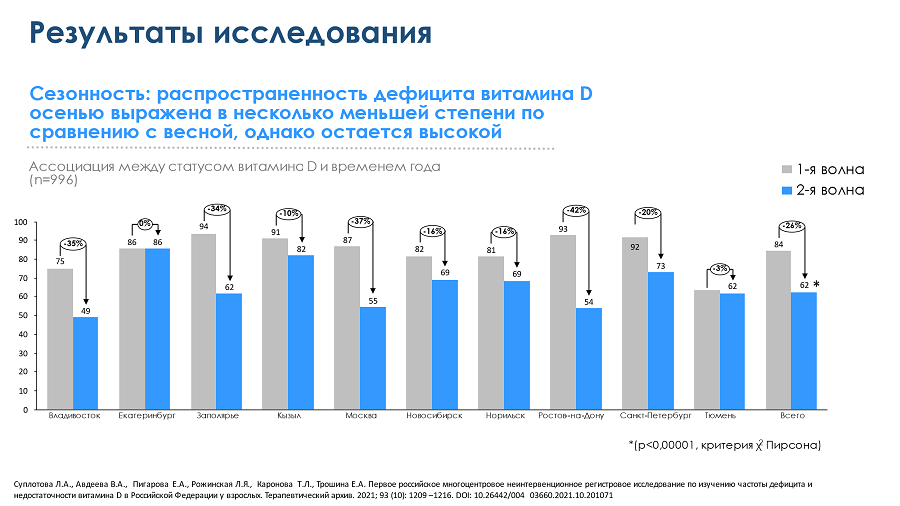
Рисунок 2. Сезонная распространенность дефицита витамина D12
Эти результаты согласуются и с данными других исследований. Даже в летний сезон максимальной инсоляции 62% жителей Башкортостана (71% городских и 57% сельских) испытывают гиповитаминоз по этому микронутриенту. И только у 4% обследованных уровень витамина D, превышал 40 нг/мл (соответствующий показателям нормы).13
Даже у жителей южных российских регионов ситуация с обеспеченностью этим важным витамином очень неблагополучная. При обследовании жителей Ростова-на-Дону (2013-2015) дефицит/недостаточность витамина D выявлены у 82,1% пациентов.14
Географическая медицина
Цифры эпидемиологических исследований пессимистичны и свидетельствуют, что профилактике дефицита/недостаточности витамина D и врачи, и их пациенты не уделяют должного внимания.
Еще в середине XX века учеными были установлены 2 источника поступления витамина D в организм человека — с пищей и в результате его синтеза в коже под влиянием ультрафиолетовых (УФ) лучей.15
Вот только спектр продуктов питания, в которых этот витамин естественным образом присутствует, очень ограничен. Да и в тех, где он есть, его содержание низкое (рис. 3). То есть вклад питания в адекватный уровень обеспеченности витамином D крайне невелик.8,16

Рисунок 3. Поступление витамина D с пищей8
Второй естественный источник витамина D также имеет массу ограничений: синтез витамина в организме возможен только в строго определенных условиях. Эндогенный путь его образования напрямую зависит от географии территории и активности солнечного излучения.
Большая часть нашей страны находится в северных широтах (выше 35°), в зоне недостаточно интенсивной солнечной инсоляции. Даже Сочи расположены выше 35-й параллели — 43°35’.
И дело не только в малом количестве солнечных дней в году (не более 40-70) многих российских регионов и загрязненности атмосферы, но и в угле падения солнечных лучей, от которого зависит фотопродукция витамина D в коже (рис. 4). Таким образом, из-за острого угла падения солнечных лучей на большей территории РФ солнечный свет содержит очень мало световых волн В спектра, а именно они способствуют синтезу витамина D в коже.17-19
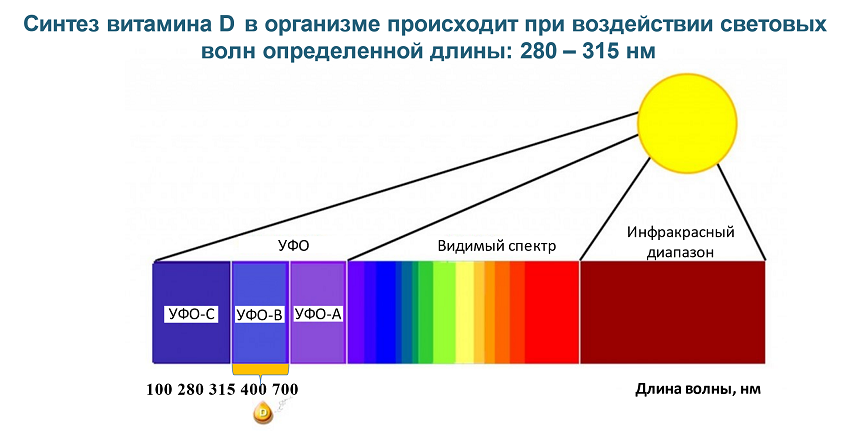
Рисунок 4. Синтез витамина D под действием УФ-лучей17-19
Вне зависимости от времени пребывания человека на солнце, из-за дефицита солнечной экспозиции витамин D не синтезируется в коже в наших широтах от 4 до 6 месяцев в году (с ноября по март).8,20 Специалистами установлено, что нахождение под солнечными лучами летом — 3 раза в неделю по 13 минут в обеденное время c облучением не менее 35% поверхности тела (футболка и шорты) — не позволяет пациентам с дефицитом или недостаточностью витамина D достичь целевых уровней 25(ОН)D.21 Для их достижения им потребуется ежедневно принимать солнечные ванны (в открытой одежде и без SPF) с 10 до 14 часов: горизонтально — 20 минут, вертикально — 3 часа.22
Задача для большинства людей мало достижимая. К тому же, не учитывающая существующие на сегодня медицинские рекомендации по уменьшению времени пребывания на солнце и применению солнцезащитных кремов (кстати, они снижают синтез витамина D в коже на 95-98%).23 Они появились из-за появления работ, свидетельствующих о риске рака кожи, связанном с солнечными ожогами.24,25
Не помогают синтезу «солнечного» витамина и солярии. Их лампы испускают 2 вида УФ-излучения: УФ-А — длинные волны на 90-99%, обеспечивающие загар, и всего лишь 1-10% лучей УФ-В, способствующие восполнению витамина D.
В итоге и попытки обогатить рацион питания богатыми витамином D-продуктами, и активное естественное (солнце) или искусственное (солярий) УФ-облучение имеют целый ряд ограничений и не решают проблемы.
Фармкоррекция дефицита
Оптимальное решение проблем дефицита/недостаточности витамина D было предложено фармакологами. Современные технологии позволяют синтезировать витамин D, который идентичен тому, что поступает с пищей или эндогенно вырабатывается организмом под воздействием УФ-излучения. Такой подход не несет дополнительных рисков, лучше поддается количественному определению. Поэтому, по мнению экспертов, должен быть предпочтительным источником витамина D, причем круглогодично, и зимой, и летом.8,25
Для коррекции дефицита витамина D современный фармрынок представляет обширный выбор средств, содержащих колекальциферол (рекомендованная форма витамина D). Большинство из них биологически активные добавки (БАД), но они — лишь дополнительный источник пищевых веществ. А зарегистрированные показания «лечение недостаточности и дефицита витамина D» имеют исключительно лекарственные препараты (ЛП). И дело не только в том, что при их производстве используется фармакопейная субстанция, к проверке качества и производству которой предъявляются более высокие требования.
Важное различие между БАД и ЛП — в дозировке витамина. У ЛП она может быть выше верхнего разрешенного (допустимого) уровня — для быстрой ликвидации дефицита.26 Это объясняется наличием обратной зависимости между дозой витамина и сроком достоверного повышения его уровня в крови. Чем ниже доза, тем больший срок требуется для ликвидации недостаточности, и наоборот: чем выше доза, тем быстрее оптимизируется витаминный статус.27,28 Прием низких доз витаминов (30-50% от рекомендуемой нормы потребления, РНП), характерных для БАД, не ликвидирует дефицит, а в лучшем случае лишь приостанавливает дальнейшее ухудшение витаминной обеспеченности.
Отечественные специалисты для лечения дефицита и недостаточности витамина D рекомендуют следующие схемы применения ЛП колекальциферола (табл. 2).8,9
|
Коррекция дефицита витамина D (уровень 25(OH)D < 20 нг/мл) |
|
|
Коррекция недостатка витамина D (уровень 25(OH)D 20-29 нг/мл) |
|
|
Поддержание уровней витамина D > 30 нг/мл |
|
Таблица 2. Схемы лечения дефицита/недостаточности витамина D8,9
Пациентам с ожирением, синдромами мальабсорбции, а также принимающим препараты, нарушающие метаболизм витамина D, рекомендуется прием более высоких доз колекальциферола (в 2-3 раза больше обычных, что соответствует суточной дозе 12000-24000 МЕ, с переходом на поддерживающую дозу не менее 3000-6000 МЕ в сутки). Беременным в первом триместре — дозы не выше 4000 МЕ в сутки, на более поздних сроках — стандартные для общей популяции схемы.
Таким образом, оптимальным и рациональным подходом к коррекции чрезвычайно распространенного и опасного для здоровья населения нашей северной страны дефицита/недостаточности витамина D является медикаментозная терапия с применением лекарственных препаратов на основе колекальциферола. Терапия должна проводиться независимо от времени года (как зимой, так и летом) и в дозировках, прописанных в клинических рекомендациях Российской ассоциации эндокринологов.8
1. Yang A., Lv Q., Chen F. et al. Identification of Recent Trends in Research on Vitamin D: A Quantitative and Co-Word Analysis. Med. Sci. Monit. 2019, 25, p. 643-655. DOI:10.12659/MSM.913026.
2. Al Mheid I., Quyyumi A.A. Vitamin D and cardiovascular disease: Controversy unresolved. J. Am. Coll. Cardiol. 2017, 70, p. 89-100. DOI:10.1016/j.jacc.2017.05.031.
3. Tagliabue E., Raimondi S., Gandini S. Vitamin D, cancer risk, and mortality. Adv. Food Nutr. Res. 2015, 75, 1-52. DOI:10.1016/bs.afnr.2015.06.003.
4. Berridge M.J. Vitamin D deficiency and diabetes. Biochem. J. 2017, 474, p. 1321-1332. DOI:10.1042/bcj20170042.
5. Altieri B., Muscogiuri G., Barrea L. et al. Does vitamin D play a role in autoimmune endocrine disorders? A proof of concept. Rev. Endocr. Metab. Dis. 2017, 18, p. 335-346. DOI:10.1007/s11154-016-9405-9.
6. Gaksch M., Jorde R., Grimnes G. et al. Vitamin D and mortality: Individual participant data meta-analysis of standardized 25 hydroxyvitamin D in 26916 individuals from a European consortium. PLoS ONE. 2017. DOI:10.1371/journal.pone.0170791.
7. Королев А.А. Гигиена питания: учебник. / 4-е изд., перераб. и доп. М. Издательский центр «Академия». 2014, 544 с.
8. Клинические рекомендации РАЭ. Дефицит витамина Д у взрослых. Дефицит витамина D у взрослых, Клинические рекомендации РАЭ, 2021. https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/kr_deficit_vitamina_d_2021.pdf?ysclid=lhs6ypfemu695340932).
9. Профилактика и лечение дефицита витамина D: выбор оптимального подхода / Совместная позиция Российской ассоциации эндокринологов, Союза педиатров России и Российской ассоциации по остеопорозу. Вопросы современной педиатрии. V. 20, № 4, 2021, с. 338-345. https://doi.org/10.15690/vsp.v20i4.2246.
10. Громова О.А., Торшин И.Ю. Витамин D — смена парадигмы. Под ред. И.Н. Захаровой. М. Торус-Пресс, 2015.
11. Коденцова В.М., Мендель О.И., Хотимченко С.А., и др. Физиологическая потребность и эффективные дозы витамина Д для коррекции его дефицита: современное состояние проблемы. Вопросы питания. 86 (2), 2017, с. 47-62.
12. Суплотова Л.А., Авдеева В.А., Пигарова Е.А. и соавт. Первое российское многоцентровое неинтервенционное регистровое исследование по изучению частоты дефицита и недостаточности витамина D в Российской Федерации у взрослых. Терапевтический архив. 93 (10), 2021, с. 1209-1216. DOI: 10.26442/00403660.2021.10.201071.
13. Нурлыгаянов Р.З., Сыртланов Э.Р., Минасов Т.Б., Борисов И.В. Уровень витамина D у лиц старше 50 лет, постоянно проживающих в республике Башкортостан, в период максимальной инсоляции. Остеопороз и остеопатии, № 1, 2015, с. 7-9.
14. Агуреева О.В., Жабрева Т. О., Скворцова Е.А., Луговская Г.И., Сычик Е.В. Анализ уровня витамина D в сыворотке крови пациентов в Ростовской области. Остеопороз и остеопатии, № 2, 2016, с. 47.
15. Громова О.А., Мальцев С.В., Захарова И.Н., Намазова-Баранова Л.С. Роль витамина D в формировании здоровья ребенка. Национальная программа по обеспеченности витамином D. Обзор симпозиума. Consilium Medicum. Pediatrics (Suppl.). 1, 2015, с. 5-13.
16. Institute of Medicine, Food and Nutrition Board. Dietary Reference Intakes for Calcium and Vitamin D. Washington, DC: National Academy Press, 2010. Available at: https://www.ncbi.nlm.nih.gov/books/NBK56070/pdf/Bookshelf_NBK56070.pdf. Accessed: 17.09.2021.
17. Шмакин А.Б. Развитие климатологических исследований в Институте географии Российской академии наук. Известия РАН. № 5, 2008, с. 95-105.
18. Holick M.F. Vitamin D Deficiency. N. Engl. J. Med. 2007, 357, p. 266-281. DOI:10.1056/nejmra070553.
19. Huotari A., Herzig K.H. Vitamin D and living in northern latitudes: an endemic risk area for vitamin D deficiency. Int. J. Circumpolar Health. 2008, 67, p. 164-178. DOI:10.3402/ijch.v67i2-3.18258].
20. Wacker M., Holick M.F. Sunlight and Vitamin D. Dermatoendocrinol. 2014, 5 (1), p. 51-108. DOI:10.4161/derm.24494.
21. Rhodes L.E., Webb A.R., Fraser H.I. et al. Recommended summer sunlight exposure levels can produce sufficient (> or = 20 ng ml(-1)) but not the proposed optimal (> or = 32 ng ml(-1)) 25(OH)D levels at UK latitudes. J. Invest Dermatol. 2010, 130 (5), p. 1411-1418. doi:10.1038/jid.2009.417).
22. Holick M.F. et al. Vitamin D and Skin Physiology: A D-Lightful Story. J. Bone Miner Res. 2007, 22, S2, p. 28-33.
23. Matsuoka L.Y. et al. Sunscreens suppress cutaneous vitamin D3 synthesis. J. Clin. Endocrinol. Metab. 1987, vol. 64, No 6, p. 1165-1168.
24. Reichrath (2020). [Advances in Experimental Medicine and Biology]. Sunlight, Vitamin D and Skin Cancer. Volume 1268. doi:10.1007/978-3-030-46227-7.
25. Martin-Gorgojo A.; Gilaberte Y.; Nagore E. Vitamin D and Skin Cancer: An Epidemiological, Patient-Centered Update and Review. Nutrients 2021, 13, 4292. https:// doi.org/10.3390/nu13124292.
26. Коденцова В.М., Рисник Д.В. Витаминно-минеральные комплексы для взрослых с высоким содержанием витаминов. Медицинский алфавит. 2 (31), 2018 с.15-20.
27. Коденцова В.М., Вржесинская О.А. Витаминно-минеральные комплексы: соотношение доза — эффект. Вопр. питания. 2006. № 1, 2006, с. 30-39.
28. Коденцова В.М., Вржесинская О. А. Типы витаминно-минеральных комплексов, способы их приема и эффективность. Микроэлементы в медицине. 7, № 3, с. 1-15.
Материал партнера: «Акрихин»

Приведенная научная информация, содержащая описание активных веществ лекарственных препаратов, является обобщающей. Содержащаяся на сайте информация не должна быть использована для принятия самостоятельного решения о возможности применения представленных лекарственных препаратов и не может служить заменой очной консультации врача.
