ЭКО-деньги
Уровень доступности ВРТ в России приближается к рекомендованному ВОЗ. В нацпроект «Демография», рассчитанный на 2019—2024 годы, включено 450 тыс. бесплатных циклов экстракорпорального оплодотворения (ЭКО) для страдающих бесплодием пар. При этом не утихают споры, стоит ли получаемый результат расходуемых средств.
В чем подвох
О том, что ЭКО не является подспорьем в решении демографических проблем и не способно существенным образом изменить ситуацию, заявляли неоднократно самые известные российские педиатры. В частности, академики РАН — председатель Российской ассоциации специалистов перинатальной медицины Николай Володин и экс-директор НМИЦ здоровья детей Александр Баранов.
Российской статистики по ВРТ нет: акушеры отказываются передавать педиатрам базы данных пациентов. Это дает повод специалистам говорить о проблемах со здоровьем «детей из пробирки».
«И родители, и акушеры скрывают. Но мы совершенно точно знаем, что эти дети отстают в физическом и нервно-психическом развитии. Речь идет об очень серьезных пороках (отсутствии слуха, зрения), которые снижают качество жизни», — заявляла экс-зам. министра образования (сейчас вице-губернатор Томской области по научно-образовательному комплексу), педиатр по специальности Людмила Огородова.
В Российской ассоциации репродукции человека (РАРЧ) уверяют, что различия в группах обычных детей и зачатых при помощи ВРТ незначительны и обусловлены, в основном, состоянием здоровья родителей.
По данным регистра ВРТ РАРЧ, в группе женщин 30—34 лет частота наступления беременности в результате ЭКО составляет 33,8%; родов — 25,8%. В группе 35—39 лет — 29,4 и 20,6% соответственно, 40 лет и старше — 14,2 и 7,6%.
В материале группы авторов Уральского НИИ охраны материнства и младенчества, представленном на XXIХ Международной конференции РАРЧ в 2019 году, говорится об отсутствии данных, доказывающих негативное влияние метода ЭКО на потомство. Так как любое негативное воздействие на половые клетки на этапе оплодотворения и раннего дробления реализует для эмбриона закон «все или ничего», эмбрион либо погибает, либо развивается без всяких последствий. Из этого не следует, что в результате ЭКО не могут родиться дети с пороками развития, проблемами со здоровьем. Но вероятность не превышает таковую в популяции и определяется не технологией оплодотворения, а наследственностью, состоянием здоровья родителей, условиями их жизни и профессиональной деятельности, особенностями течения беременности и родов, утверждают исследователи.
Несколько иначе обстоит дело с технологией ИКСИ (инъекция сперматозоидов в цитоплазму яйцеклетки), при которой оплодотворяющий сперматозоид отбирается не путем естественного отбора. В результате образующийся эмбрион имеет больший риск генетических аномалий, что подтверждается на практике более высокой частотой выкидышей, отмечают ученые. «Кроме того, проведенные исследования позволяют с достаточно высокой долей вероятности предполагать, что мальчики, рожденные в результате технологии ИКСИ, впоследствии в определенном проценте случаев будут нуждаться в ВРТ для реализации своей репродуктивной функции», — указывают они.
Государственный размах
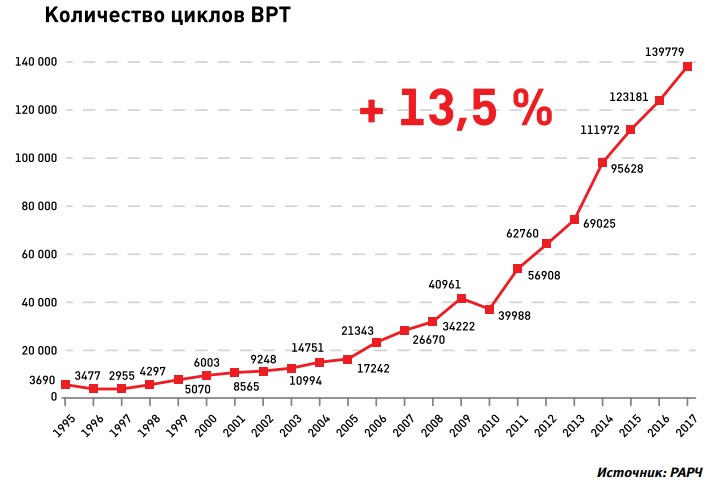
Несмотря на продолжающуюся полемику, государство активно наращивает инвестиции в эту сферу. В 2017 году в России было выполнено 139,7 тыс. циклов ВРТ, государственных и коммерческих. Чаще всего ЭКО применяют при непроходимости маточных труб или мужском факторе, тем, кто безуспешно лечился от бесплодия другими методами в течение 12 месяцев.
| ВРТ делятся на основные и дополнительные. Основные — это те, при помощи которых достигается беременность: медикаментозная индукция овуляции, искусственная инсеминация, ЭКО и некоторые другие методики, которые находят ограниченное применение в отдельных клиниках. К дополнительным относятся методы, которые повышают эффективность основных ВРТ или делают их проведение возможным: ИКСИ — «ручное» введение сперматозоида, оптимального по строению и подвижности, внутрь яйцеклетки, что обеспечивает вероятность оплодотворения выше 90%; ПИКСИ — особая методика отбора сперматозоида для ИКСИ, при которой оценивается способность спермы взаимодействовать с гиалуроновой кислотой (чем лучше это взаимодействие, тем выше шансы, что половая клетка несет качественный генетический материал); ПГД — предимплантационное генетическое тестирование; вспомогательный хэтчинг — технология, которая применяется у возрастных женщин, когда благодаря небольшим лазерным насечкам эмбриону помогают сбросить оболочку яйцеклетки, что повышает вероятность имплантации после переноса; донорские программы и суррогатное материнство. Проведение обследования перед лечением, предымплантационную генетическую диагностику эмбрионов, ИМСИ, ПИКСИ и суррогатное материнство государство не оплачивает. |
Частный интерес
Средства на ВРТ начали поступать из бюджета ОМС в 2013 году, и в эти программы стали включаться частные центры. По данным РАРЧ, в 2017 году на их долю приходилось уже 65,4% всех лечебных циклов ВРТ. По данным страховой компании «СОГАЗ-Мед», из 25,7 тыс. случаев ЭКО, оплаченных за счет средств ОМС, для застрахованных в компании граждан в период 2017—2019 годов 45% процедур было выполнено в частных клиниках.
В исследовании компании «Гидмаркет» приводятся данные о росте российского рынка ЭКО в 2014—2018 годах на 87%, в денежном выражении — до 13,5 млрд руб. Это обусловлено не только увеличением количества процедур и открытием новых клиник, но и удорожанием услуги.
По оценкам главного врача и генерального директора Института репродуктивной медицины REMEDI Елены Младовой, положительная динамика рынка ЭКО сохранится на уровне 12—15% в год. «Цифра вполне реальная, учитывая, что 15—25% пар в России, в зависимости от региона проживания, имеют проблемы с зачатием и вынашиванием ребенка. Средний возраст наступления беременности, а с ним и вероятность развития бесплодия по разным причинам растут, а значит, уменьшения спроса на ВРТ не предвидится», — рассказала она «МВ».
«Открывшись в 2017 году, мы стартовали с 30 процедур ЭКО в месяц. А по итогам 2019-го вышли на объемы более 80 лечебных циклов в месяц (около 1 тыс. в год)», — сообщила Младова. Центр работает и с пациентами по ОМС, но результативность в этом случае ниже из-за ограниченного круга входящих в госпрограмму манипуляций и услуг.
По словам Дмитрия Фомина, основателя одноименной сети клиник экспертной гинекологии, в региональных филиалах доля ВРТ по ОМС доходит до 60% и увеличилась практически вдвое по сравнению с прошлым годом.
Лидер рынка коммерческой репродуктивной медицины ГК «Мать и дитя» в 2019 году провела 18 тыс. циклов ЭКО (+8% к 2018 году). Выручка по данному направлению выросла на 10% — до 3,8 млрд руб. В январе 2020 года «Мать и дитя», в составе которой уже насчитывается 41 центр в 26 регионах, открыла клинику в Ростове-на-Дону, рассчитанную на проведение около 1 тыс. циклов ЭКО в год, в том числе за счет средств ОМС.
Разный подход
По данным «СОГАЗ-Мед» средняя стоимость цикла ЭКО по ОМС за 2017—2019 годы составила в зависимости от региона от 74 тыс. до 365 тыс. руб. Многие субъекты формируют собственные программы в дополнение к федеральным, но даже с учетом региональной добавки тариф ОМС, как правило, не дотягивает до коммерческого.
Например, в территориальной программе госгарантий Самарской области норматив финансовых затрат на один случай ЭКО составляет в 2020 году 118,7 тыс. руб., а примерная минимальная стоимость услуги в клинике «Мать и дитя» в Самаре — 165 тыс. руб.
«Заработать на проведении ЭКО по ОМС невозможно, — объясняет гинеколог-репродуктолог клиники GMS ЭКО Мария Клименко. — Клиники стараются работать в не слишком большой минус. Иногда даже приходится экономить на дозировках препаратов. Сумма в 113 тыс. руб. (тариф в Москве) едва покрывает стоимость базовой программы и невысокую ежедневную дозу гонадотропинов, которой далеко не всегда хватает для эффективной стимуляции овуляции. Добавьте сюда тщательнейшие проверки со стороны страховых компаний, штрафы, неудачные неоплаченные попытки».
В 2016 году за счет средств ОМС было сделано 47,5 тыс. циклов ЭКО, в 2017-м — 64,6 тыс. В 2018 году министр здравоохранения РФ Вероника Скворцова заявляла, что за счет ОМС выполнено более 78 тыс. бесплатных процедур ЭКО (+21% к предыдущему году).
Тем не менее программы ЭКО по полису ОМС есть в большинстве крупных клиник: ГК «Медси», «Евромед Инвитро» (Euromed Group), АО «Медицина», «АВА-Петер» и «Скандинавия».
Позиционирующий себя как лидер по количеству квот ЭКО по ОМС в большинстве регионов «Центр ЭКО», в составе которого 31 филиал и еще четыре готовятся к открытию, в прошлом году выполнил 6,5 тыс. переносов эмбрионов. В «Евромед Инвитро» за счет ОМС в 2019 году провели 551 цикл, при том, что число коммерческих за последние три года сократилось в полтора раза.
«Государство три года назад резко увеличило количество квот на ЭКО по ОМС во всех субъектах», — пояснил управляющий партнер Euromed Group Александр Абдин. По его словам, в деньгах учреждение не проиграло. Но в Санкт-Петербурге в 2019 году тариф на один случай ЭКО был сопоставим с коммерческим (150,4 тыс. руб.).
Для привлечения платежеспособного спроса за рамками ОМС медицинские центры предлагают льготные кредиты с разбивкой выплат по этапам лечения, беспроцентную рассрочку, скидочные программы для тех, кто уже совершил несколько безрезультатных попыток ЭКО, скидки на донорский биоматериал.
Рост не исчерпан
В 2018 году ФОМС полностью пересмотрел базовую программу ЭКО, включил в нее сопутствующие манипуляции, криоконсервацию эмбрионов с последующим переносом в полость матки (чтобы снизить стоимость повторной процедуры, если первая попытка оказалась неудачной). Но бесплатно можно только заморозить, а позже разморозить и подсадить эмбрионы. Их хранение и транспортировка оплачиваются пациентом отдельно. Не определены и источники оплаты лекарственной поддержки посттрансферного периода и диагностики беременности.
В частных центрах недовольны приказом Минздрава № 107н от 30.08.2012 года, который не ограничивает проведение процедуры возрастом. Таким образом государство оплачивает заведомо безрезультатные попытки. «Эта проблема решаема путем оплаты за свой счет донорских ооцитов», — пояснил генеральный директор Международного центра репродуктивной медицины, президент РАРЧ Владислав Корсак.
Вероятность зачатия зависит от нескольких факторов, определяющий — возраст женщины. Кроме того, значительную роль играют причины, приведшие к бесплодию, качество спермы, квалификация врача. Приблизительно 25—30% беременностей, полученных в результате ЭКО, по разным причинам заканчиваются выкидышами.
«Пересилить генетические ресурсы, особенно репродуктивной системы, крайне сложно. Много пациенток приходят с отягощенным акушерским анамнезом, с многократными попытками ЭКО, то есть они априори находятся в низком проценте эффективности наступления и вынашивания беременности», — поясняет врач акушер-гинеколог, репродуктолог АО «Медицина» Екатерина Перевозникова.
По оценкам ВОЗ, потенциал рынка ВРТ в России далеко не исчерпан. Показателем доступности медицинских технологий, методов лечения и процедур, направленных на достижение беременности, считается количество циклов ВРТ на 1 млн населения.
Рекомендуемый ВОЗ уровень доступности ВРТ — 1,5 тыс. циклов на 1 млн населения. В России в 2017 году, по данным регистра РАРЧ, был осуществлен 951 цикл на 1 млн населения. Статистика за более поздний период не собиралась, но, по оценкам Корсака, рубеж в 1 тыс. циклов на 1 млн населения, скорее всего, был преодолен в 2019 году.
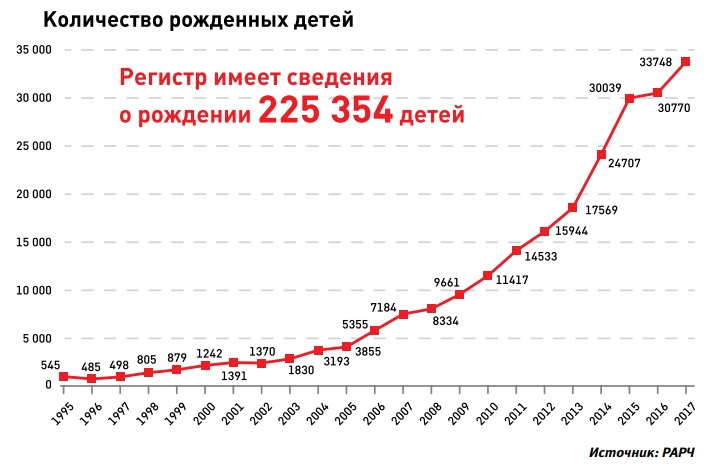
Свыше 1,5 тыс. циклов на 1 млн населения выполняется в Болгарии, Эстонии, Финляндии, Франции, Словении, Норвегии и Исландии. В Дании, где показатель достигает 3 тыс. в год, при помощи ВРТ появляется на свет 5% детей от общего числа новорожденных. В России в 2017 году с помощью ВРТ, по данным регистра РАРЧ, появилось 33,7 тыс. детей — около 2% от общего количества.
Персоны




Приведенная научная информация, содержащая описание активных веществ лекарственных препаратов, является обобщающей. Содержащаяся на сайте информация не должна быть использована для принятия самостоятельного решения о возможности применения представленных лекарственных препаратов и не может служить заменой очной консультации врача.
